A dor de cabeça é um dos sintomas mais comuns na medicina sendo a causa mais frequente de consultas ao neurologista e um dos motivos mais comuns de ausência ao trabalho. Estima-se que aproximadamente 93% dos homens e 99% das mulheres terão dor de cabeça em algum momento de sua vida. A dor de cabeça é chamada no meio médico de cefaleia sendo, por definição, a sensação dolorosa na cabeça, pescoço e/ou na face.
A dor de cabeça é um dos sintomas mais comuns na medicina sendo a causa mais frequente de consultas ao neurologista e um dos motivos mais comuns de ausência ao trabalho. Estima-se que aproximadamente 93% dos homens e 99% das mulheres terão dor de cabeça em algum momento de sua vida. A dor de cabeça é chamada no meio médico de cefaleia sendo, por definição, a sensação dolorosa na cabeça, pescoço e/ou na face.Existem inúmeras causas para sentir-se dor de cabeça. Em 1988 criou-se a Classificação Internacional das Cefaléias, atualmente com mais de 150 tipos de cefaléias. Quanto à sua causa, as cefaleias podem ser divididas em cefaleias primárias e cefaleias secundárias.
As cefaleias primárias são as que ocorrem sem uma causa demonstrável por exames clínicos e complementares. Ocorrem por desordens neuroquímicas na região cefálica, podem ter características genéticas e sofrem influencias de fatores ambientais. Dentre as cefaleias primárias, as mais comuns são as enxaquecas, também chamadas de migrâneas, as cefaleias tensionais, as cefaleias em salvas, etc.
Cefaléias secundárias podem ser demonstráveis por exames clínicos e complementares. Ocorrem como consequência, ou seja, secundárias, a algum distúrbio orgânico do organismo como um todo ou do sistema nervoso especificamente. Como exemplo cita-se as cefaleias secundárias ao traumatismo craniano e cervical, cefaléias secundárias aos derrames cerebrais, secundárias aos tumores cerebrais, secundárias às infecções, dentre outras.
Cada tipo de dor de cabeça necessita de um tipo de investigação pelo neurologista. Desta forma devem ser solicitados exames complementares, quando necessário, e definir-se uma estratégia de tratamento para o tipo específico da dor de cabeça.
 A convulsão é um fenômeno bio-eletro-químico do cérebro. Os neurônios são células capazes de geral uma descarga elétrica que pode ser quantificada em milivolts. Essas descargas elétricas tendem a se propagar no cérebro em determinadas direções. As convulsões ocorrem quando essas descargas são desordenadas e fora da sincronia adequada.
A convulsão é um fenômeno bio-eletro-químico do cérebro. Os neurônios são células capazes de geral uma descarga elétrica que pode ser quantificada em milivolts. Essas descargas elétricas tendem a se propagar no cérebro em determinadas direções. As convulsões ocorrem quando essas descargas são desordenadas e fora da sincronia adequada.Diversas são as causas de convulsões variando desde intoxicações por substâncias, doenças orgânicas sistêmicas, alterações da glicose no sangue, infecções, tumores, derrames cerebrais, doenças congênitas e a epilepsia.
A epilepsia pode se apresentar de muitas formas, com convulsões ou não. Existem, por exemplo, crises de epilepsia chamadas de atônicas, onde o paciente simplesmente perde o tônus muscular; mioclônicas, com pequenas contrações musculares; crises tônicas, onde ocorre contração violenta da musculatura; crises clônicas, em que o paciente parece receber grandes choques elétricos; crises tônico-clônicas; crises parciais simples, em que apenas uma parte do corpo é afetada, ou um sentido se altera, ou o paciente experimenta apenas sintomas psíquicos; e crises parciais complexas, em que o paciente parece "desligar" e depois voltar ao normal.
Nem todo paciente com convulsão tem necessariamente epilepsia. Uma análise neurológica clínica e com estudos complementares e mapeamento cerebral são necessários para se definir o diagnóstico.
A grande maioria das convulsões é tratada com adequações de hábitos de vida e medicações, sendo que hoje em dia existem vários remédios para esta doença. Algumas vezes deve-se tratar a doença de base que está causando a convulsão no paciente, como nas hipoglicemias, por exemplo. Algumas causas de convulsão devem ser tratadas cirurgicamente como as convulsões secundárias aos tumores cerebrais, derrames, malformações congênitas e alguns tipos específicos de epilepsias.
 Demência significa a perda das funções cognitivas do cérebro. Dentre as funções cerebrais que se perdem na demência o distúrbio da memória é geralmente o sintoma inicial. Memória é a capacidade do ser humano em codificar, registrar e evocar determinada informação. A prevalência da demência dobra a cada cinco anos após os 65 anos de idade. Dentre as causas de demência, a demência de Alzheimer é a mais comum. Outras causas de demência incluem a demência vascular, as demências metabólicas, por carência de vitaminas, por hidrocefalia de pressão normal, etc.
Demência significa a perda das funções cognitivas do cérebro. Dentre as funções cerebrais que se perdem na demência o distúrbio da memória é geralmente o sintoma inicial. Memória é a capacidade do ser humano em codificar, registrar e evocar determinada informação. A prevalência da demência dobra a cada cinco anos após os 65 anos de idade. Dentre as causas de demência, a demência de Alzheimer é a mais comum. Outras causas de demência incluem a demência vascular, as demências metabólicas, por carência de vitaminas, por hidrocefalia de pressão normal, etc.A demência de Alzheimer ocorre pela morte de células no cérebro, os neurônios, em determinadas regiões inicialmente, levando à atrofia do cérebro. Do início dos sintomas até a fase de dependência total podem se passar entre 10 e 12 anos. Como a população mundial está vivendo cada vez mais e melhor, a incidência de demência de Alzheimer e de outras demências vem aumentando também. Existe um estágio pré-demencial da doença chamado Declínio Cognitivo Leve que também deve ser diagnosticado e tratado tão logo comece a surgir
A demência vascular é outro tipo de demência muito frequente em nosso meio. Esta doença ocorre por lesões ao cérebro de causa vascular, como infartos e hemorragias cerebrais. Não raramente, o que ocorre é o surgimento de múltiplos e pequenos infartos no cérebro que vai perdendo suas funções gradativamente. Essas lesões vasculares ao cérebro podem ser evitadas com o controle de seus fatores de risco. Esses fatores de risco são a hipertensão arterial, a diabetes, o tabagismo, o sedentarismo, etc. Desta forma, a demência vascular é uma forma de demência que pode ser evitada.
As demências metabólicas e carenciais ocorrem por alterações sistêmicas do organismo como um todo ou pela falta de vitaminas e substancias essenciais ao funcionamento cerebral. Como exemplo citam-se as doenças renais, hepáticas, da tireoide e o alcoolismo.
A hidrocefalia de pressão normal, atualmente chamada de hidrocefalia de pressão intermitente, é um excesso de líquido cefalorraquidiano (LCR), o líquido normal que banha o sistema nervoso, que pode levar a um quadro demencial. Esta doença também é perfeitamente diagnosticada pelo especialista e pode ser tratada por meio de uma cirurgia.
O diagnóstico e o tratamento das demências devem ser feitos por um especialista, pois a conduta em cada forma de demência muda de um tipo para o outro.
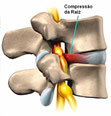 A coluna vertebral é formada por 33 ossos chamados de vértebras e se estende desde a base do crânio até a pelve. Cada uma dessas vértebras faz contato com a outra imediatamente acima e abaixo através de articulações e cartilagens. O disco intervertebral é uma cartilagem que funciona como um amortecedor para diminuir o impacto entre as vértebras nas tarefas do dia-a-dia. Inseridos às vértebras existem vários ligamentos e músculos que as conectam entre si e com outras estruturas. No interior da coluna existe o canal vertebral, onde se encontra uma estrutura chamada medula espinhal. A medula espinhal é formada por tecido nervoso que se continua a partir do tecido cerebral até a transição tóraco-lombar. É pela medula espinhal, e pelos nervos que se formam a partir dela, que passam os impulsos nervosos do cérebro para o controle dos órgãos do tórax, abdome e dos membros.
A coluna vertebral é formada por 33 ossos chamados de vértebras e se estende desde a base do crânio até a pelve. Cada uma dessas vértebras faz contato com a outra imediatamente acima e abaixo através de articulações e cartilagens. O disco intervertebral é uma cartilagem que funciona como um amortecedor para diminuir o impacto entre as vértebras nas tarefas do dia-a-dia. Inseridos às vértebras existem vários ligamentos e músculos que as conectam entre si e com outras estruturas. No interior da coluna existe o canal vertebral, onde se encontra uma estrutura chamada medula espinhal. A medula espinhal é formada por tecido nervoso que se continua a partir do tecido cerebral até a transição tóraco-lombar. É pela medula espinhal, e pelos nervos que se formam a partir dela, que passam os impulsos nervosos do cérebro para o controle dos órgãos do tórax, abdome e dos membros.Além das lesões traumáticas da coluna vertebral, outras doenças podem acometer essas estruturas causando dores de coluna e sintomas neurológicos como formigamentos, perda de força e perda de controle da urina e fezes.
Devido às posturas inadequadas, mal-uso, sobrecargas e fatores genéticos, é comum que a coluna sofra um desgaste de suas articulações sobrecarregando os ligamentos e músculos inseridos a ela. Caso esse desgaste seja intenso e crônico, pode ocorrer um remodelamento de suas estruturas levando a doenças degenerativas da coluna vertebral. Em última análise, esta degeneração pode levar à compressão de raízes nervosas, da própria medula e de vasos sanguíneos que passam próximos a ela. A famosa hérnia de disco é a compressão da medula ou das raízes nervosas por fragmentos do disco intervertebral.
A coluna vertebral possui os seguimentos cervical, torácico, lombar e sacral. Doenças em cada um desses segmentos podem ocorrer causando dores e sintomas neurológicos em diversas partes do corpo.
O tratamento das doenças da coluna pode ser clínico, com medicações, mudança de hábitos de vida, exercícios físicos, fisioterapia, reforço muscular, alongamentos e reeducação de postura. Alguns casos requerem cirurgia cuja técnica varia amplamente dependendo da doença em questão.
 Os chamados “derrames” são uma das mais importantes causas de morte e invalidez no mundo. Parte dos pacientes vítimas de “derrames” está em sua fase economicamente ativa o que gera um peso considerável para sua família. As sequelas geradas pelo “derrame” além de impossibilitarem o paciente de trabalhar também os tornam dependentes de cuidados contínuos por parte de seus familiares.
Os chamados “derrames” são uma das mais importantes causas de morte e invalidez no mundo. Parte dos pacientes vítimas de “derrames” está em sua fase economicamente ativa o que gera um peso considerável para sua família. As sequelas geradas pelo “derrame” além de impossibilitarem o paciente de trabalhar também os tornam dependentes de cuidados contínuos por parte de seus familiares.Como muitos dos fatores de risco para a ocorrência dessas doenças são tratáveis, todos os esforços devem ser dirigidos para o controle da hipertensão arterial, a regularização da glicose, colesterol e triglicerídeos, bem como o combate ao tabagismo, obesidade e sedentarismo.
O “derrame”, também denominado de acidente vascular cerebral (AVC) pode ser de causa isquêmica em 80% dos casos. AVCs isquêmicos são aqueles causados pela diminuição do fluxo de sangue em determinada parte do cérebro. A clínica apresentada pelo paciente vai depender da área do cérebro afetada e da extensão do AVC. Comumente pode ocorre mal-estar, vertigem, formigamentos, perda de força nas mãos braços e pernas, perda da visão, confusão mental e até desmaio. Seu tratamento deve ser o controle rigoroso dos fatores de risco e medidas que visem manter o fluxo de sangue no cérebro o mais eficiente possível. Existem casos em que a cirurgia torna-se necessária.
O AVC hemorrágico, apesar de ser a minoria dos AVCs, é igualmente grave e letal. Sua causa é o extravasamento de sangue do interior de um vaso sanguíneo cerebral. Pode ocorrer seguido a um pico hipertensivo, ao uso de drogas ou ao rompimento de aneurismas e outras malformações vasculares cerebrais. Estas doenças podem ser congênitas ou adquiridas no decorrer da vida.
A dor de cabeça súbita e intensa é um dos marcos do AVC hemorrágico e sempre que ocorre deve ser investigada. Associados à dor de cabeça também podem ocorrer sinais focais de perda de função cerebral que dependem da região do cérebro acometida. No tratamento do AVC hemorrágico deve-se considerar o efeito de massa causado pela hemorragia, podendo vir a ser necessária cirurgia de drenagem. O controle da hipertensão arterial e estabilidade clínica do paciente deve sempre ser mantida pelo risco de piora da lesão cerebral.
Em se tratando de aneurismas e outras malformações cerebrais uma possível abordagem neurocirúrgica deve ser cogitada, na dependência do estado do paciente, do tipo, tamanho e localização da lesão. As técnicas cirúrgicas evoluíram a um ponto que são realizadas visando-se tratar exatamente o vaso afetado pela lesão para se preservar, a todo o custo, o tecido cerebral normal. A medula espinhal também pode sofrer doença vascular isquêmica ou hemorrágica como ocorre em casos de alguns pós-operatórios, doenças ateroscleróticas graves, malformações e aneurismas da medula espinhal.
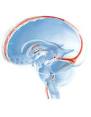 O sistema nervoso central é banhado por um líquido que é produzido e absorvido continuamente no seu interior, este líquido é chamado de líquido cefalorraquidiano (LCR). Determinadas doenças podem levar ao acúmulo excessivo deste líquido no interior da cavidade craniana, esta doença é chamada hidrocefalia.
O sistema nervoso central é banhado por um líquido que é produzido e absorvido continuamente no seu interior, este líquido é chamado de líquido cefalorraquidiano (LCR). Determinadas doenças podem levar ao acúmulo excessivo deste líquido no interior da cavidade craniana, esta doença é chamada hidrocefalia.As causas de hidrocefalia variam de causas congênitas como as malformações cerebrais, que por vezes se associam a malformações espinhais, e causas adquiridas como hemorragias, meningites, tumores, traumatismos, etc.
A hidrocefalia pode ocorrer em qualquer faixa etária, desde o período embrionário quando esta pode ser detectada pelo ultrassom, até a idade avançada. Em pessoas de idade, com a atrofia do cérebro decorrente do processo de envelhecimento, também pode haver hidrocefalia.
Clinicamente a hidrocefalia se apresenta com sintomas de hipertensão intracraniana: dor de cabeça, perda visual, náuseas, vômitos em jato e convulsões. Além de que se for causada secundariamente a outra patologia, como um tumor cerebral, devem-se considerar os sintomas desta outra doença de base em seu diagnóstico.
Existem tipos diversos de hidrocefalia e para cada tipo um tratamento diferente. Para tanto se empregam tanto técnicas de endoscopia cerebral como técnicas de drenagem do LCR externas e internas com a interposição de diferentes tipos de válvulas.
 Diversos micro-organismos podem ser a causa de infecções no sistema nervoso. O sistema nervoso central possui três membranas que o envolvem, são as meninges. A inflamação das meninges é a meningite que pode ser ou não de causa infecciosa. As meningites podem ocorrer de forma espontânea, na comunidade, ou podem ser consequências de traumatismos e lesões congênitas. As meningites infecciosas podem ser agudas ou crônicas e causadas por vírus, bactérias, fungos, protozoários, helmintos, entre outros germes.
Diversos micro-organismos podem ser a causa de infecções no sistema nervoso. O sistema nervoso central possui três membranas que o envolvem, são as meninges. A inflamação das meninges é a meningite que pode ser ou não de causa infecciosa. As meningites podem ocorrer de forma espontânea, na comunidade, ou podem ser consequências de traumatismos e lesões congênitas. As meningites infecciosas podem ser agudas ou crônicas e causadas por vírus, bactérias, fungos, protozoários, helmintos, entre outros germes.Com a disseminação do HIV, infecções oportunistas podem ocorrer no sistema nervoso e devem ser levadas em consideração em pacientes com este diagnóstico.
As infecções podem envolver o tecido cerebral iniciando um processo chamado de encefalite, assim como pode haver envolvimento da medula espinhal, doença denominada mielite, como ocorre na poliomielite. Os nervos periféricos podem ser alvos de infecções, onde uma das mais comuns é a causada pelo herpes vírus que desenvolve a neurite herpética.
Qualquer infecção neurológica é grave, tanto pelos riscos da doença em si como pelas sequelas que podem deixar. Por esta causa, suspeitas de infecções neurológicas devem ser prontamente investigadas, fechando-se um diagnóstico para que o tratamento mais adequado possa ser instituído.
O tratamento das infecções que envolvem o sistema nervoso varia conforme o agente que a está causando e o quão acometido está o paciente. Podem, inclusive, ser necessárias cirurgias para biópsias, correções de fístulas e drenagens de abscessos.
 Os nervos do corpo se originam de um determinado segmento do encéfalo chamado tronco cerebral ou da medula espinhal. Os nervos cranianos são formados a partir do tronco cerebral, no crânio, e os nervos espinhais que inervam o restante do corpo se formam da medula espinhal.
Os nervos do corpo se originam de um determinado segmento do encéfalo chamado tronco cerebral ou da medula espinhal. Os nervos cranianos são formados a partir do tronco cerebral, no crânio, e os nervos espinhais que inervam o restante do corpo se formam da medula espinhal.Várias doenças podem acometer esses nervos trazendo prejuízos da função de cada nervo especificamente.
- Paralisia facial periférica: É a inflamação do nervo facial. É uma neurite de causa, em geral, não determinada. Clinicamente se caracteriza pela perda de força dos músculos da face e dor retro-auricular.
- Neurite óptica: É a inflamação do nervo óptico, da visão, causada por agente infeccioso, doença desmielinizante e doenças autoimunes. O paciente apresenta dor ocular e diminuição da visão.
- Espasmo hemifacial: É a compressão do nervo facial por uma alça vascular próximo à sua saída no tronco cerebral. A apresentação clínica é de espasmo da musculatura da face.
- Neuropatia diabética: O aumento das taxas de glicose no sangue que ocorre na diabetes pode levar à lesão neurológica. Várias apresentações clínicas podem ocorrer. São comuns a dor, os formigamentos e as paralisias em diversos graus. Esta doença pode afetar um ou vários nervos (polineuropatia diabética).
- Síndrome do túnel do carpo: Compressão crônica do nervo mediano quando este passa por um túnel ósseo e ligamentar localizado no punho. O paciente apresenta dor no punho e nas mãos que pode se entender para o antebraço. A dor é pior à noite e a ela podem se associar formigamentos e atrofia da mão.
- Polineuropatias: Além de poder ser causada pela diabética, como já citado, também pode ocorrer polineuropatias carenciais, alcoólicas, tóxicas, de origem genética e de causa inflamatória. A polineuropatia inflamatória mais conhecida é a Síndrome de Guillain-Barré, uma doença aguda e autoimune que se caracteriza pela perda de força progressiva nos quatro membros, podendo afetar a musculatura da face e da respiração.
 - Doenças neuromusculares: São doenças que afetam as terminações nervosas que inervam os músculos, a junção entre essas terminações e o músculo ou o próprio músculo. São de vários tipos e possuem causas variáveis. Dentre elas citam-se alguns exemplos:
- Doenças neuromusculares: São doenças que afetam as terminações nervosas que inervam os músculos, a junção entre essas terminações e o músculo ou o próprio músculo. São de vários tipos e possuem causas variáveis. Dentre elas citam-se alguns exemplos:- Esclerose lateral amiotrófica: Doença degenerativa progressiva do sistema nervoso central que envolve células nervosas tanto do encéfalo como da medula.
- Miastenia gravis: Caracteriza-se pela presença e anticorpos circulantes que atacam a transição neuromuscular e, por conseguinte, sua apresentação é a fraqueza muscular em diversos graus.
- Doenças desmielinizantes: Doenças em que a camada de células que reveste os neurônios é atingida, essa camada de células é rica em uma proteína chamada mielina. Essas doenças promovem uma dificuldade na condução dos estímulos nervosos pelos neurônios. Alguns exemplos de doenças desmielinizantes são:
- Esclerose múltipla: Doença crônica, auto-imune, em que auto-anticorpos atingem a bainha de mielina dificultado a transmissão nervosa. Tem diversas apresentações clínicas e seu diagnóstico diferencial deve ser feito com várias outras doenças neurológicas pelo especialista. Formigamento, perda de força, dificuldade para andar e falar, perda da visão e tremores são alguns de seus sintomas.
- Mielite transversa: Apresenta-se pelo acometimento da medula espinhal, geralmente de início súbito com perda da força e da sensibilidade nas pernas e perda de controle dos esfíncteres. Tem diversas causas, como traumática, tumoral, infecciosa, inflamatória, isquêmica, intoxicações, etc.
 O traumatismo do sistema neurológico envolve tanto o trauma ao sistema nervoso central (crânio e coluna vertebral com os seus conteúdos) como o traumatismo do sistema nervoso periférico, isto é, das raízes, plexos e nervos periféricos.
O traumatismo do sistema neurológico envolve tanto o trauma ao sistema nervoso central (crânio e coluna vertebral com os seus conteúdos) como o traumatismo do sistema nervoso periférico, isto é, das raízes, plexos e nervos periféricos.O neurotraumatismo é uma condição grave que requer atendimento de urgência por um neurocirurgião treinado. A sua identificação e tratamento com rapidez significa melhora substancial do prognóstico tanto em relação à vida do paciente quanto á função de seus órgãos e estruturas.
Nos dias de hoje, o traumatismo craniano é uma importante causa de morte e de deficiência física e mental. Estatisticamente é predominante em adultos jovens em fase de vida produtiva, sendo mais comum em homens que em mulheres. Os acidentes de trânsito, as quedas e a violência interpessoal estão entre as principais causas de traumatismo craniano. Os traumatismos de crânio podem ser fechados ou penetrantes. Suas consequências podem ser: fraturas e afundamentos cranianos, hemorragias cerebrais, hematomas cerebrais, etc. Cada tipo de traumatismo craniano tem uma gravidade e pode gerar consequências diferentes.
A coluna vertebral é uma estrutura formada por ossos e cartilagens onde se inserem diversos ligamentos e músculos. O seu interior abriga e protege um cilindro de tecido nervoso chamado medula espinhal que transmite impulsos nervosos que chegam e saem do cérebro. A coluna vertebral é dividida em segmentos cervical, torácico, lombar e sacral e se estende da base do crânio à pelve. Entende-se por traumatismo raqui-medular a lesão de causa externa à coluna vertebral envolvendo ou não a medula e suas raízes nervosas. O traumatismo raqui-medular pode ter consequências graves como paralisia dos braços e pernas, perdas da sensibilidade nesses membros, incontinência urinária e fecal e diversas síndromes dolorosas. O traumatismo raqui-medular exige tratamento especializado que pode variar desde a prescrição de medicações e repouso até a necessidade de colares, coletes e cirurgias.
Do encéfalo e da medula espinhal são formados os nervos que inervam todo o corpo humano. Traumas fechados e penetrantes podem atingir esses nervos ou os plexos que eles formam. Essas lesões podem necessitar de tratamento clínico, fisioterápico e até cirúrgico.
 Tremor é um distúrbio do movimento caracterizado pela contração alternada e simultânea de músculos agonistas e antagonistas. Pode ser classificado em tremor de repouso, tremor postural, tremor intencional, além de poder ter ritmos diferentes, afetar diferentes regiões do corpo ou ainda estar relacionado com uma tarefa especificamente.
Tremor é um distúrbio do movimento caracterizado pela contração alternada e simultânea de músculos agonistas e antagonistas. Pode ser classificado em tremor de repouso, tremor postural, tremor intencional, além de poder ter ritmos diferentes, afetar diferentes regiões do corpo ou ainda estar relacionado com uma tarefa especificamente. Além dos tremores existem outros distúrbios de movimento que devem ser diferenciados dos tremores como a atetose, o balismo, a coréia e as distonias. Essas outras doenças têm causas, diagnósticos e tratamentos diferentes.
Uma das causas de tremor é a doença de Parkinson, uma doença degenerativa do cérebro devido ao acometimento de um tipo específico de neurônios. A doença de Parkinson se caracteriza pelo tremor de repouso, predominantemente nos membros superiores, geralmente unilateral, do tipo "contar dinheiro" com os dedos das mãos. Tremores em outras partes do corpo e bilaterais também podem ocorrer. Além dos tremores associam-se a rigidez muscular, a dificuldade e a lentidão em se iniciar os movimentos (bradcinesia), distúrbios de postura e a característica marcha "festinada", em pequenos passos.
O tremor essencial é outro tipo de tremor que representa o distúrbio de movimento mais frequente encontrado no consultório de neurologia. Pode ter causa hereditária ou não. Frequentemente é bilateral e simétrico, sendo comum o tremor da cabeça associado.
Outros tipos de tremores são os tremores cerebelares, causados por doenças que acometem a parte do cérebro responsável pelo equilíbrio e postura, o tremor mesencefálico, o tremor relacionado a tarefas e posições específicas e o tremor psicogênico.
 Quando se fala em tumores do sistema nervoso temos que pensar em tumores que envolvam a região craniana, a coluna vertebral com a medula espinhal em seu interior, e os nervos periféricos.
Quando se fala em tumores do sistema nervoso temos que pensar em tumores que envolvam a região craniana, a coluna vertebral com a medula espinhal em seu interior, e os nervos periféricos.Os tumores da calota óssea do crânio podem ser primários ou metástases de outros tumores para ela. No tecido cerebral, os tumores também podem ser primários ou metástases de outros tumores. Ainda podem ser intrínsecos ou extrínsecos ao cérebro em si.
Mesmo com esta grande variedade e tipos tumorais, os sintomas causados pelos tumores cerebrais tendem a ser de dois tipos: sintomas relacionados ao aumento da pressão no interior da cavidade craniana, como dores de cabeça, náuseas, vômitos em jato e sonolência; e sintomas focais pela compressão do tumor em determinada parte do cérebro, o que pode causar formigamentos, perda de força nas pernas e braços, dificuldade para falar, perda da visão ou de outros sentidos e convulsões.
Tumores que envolvem a coluna vertebral e a medula espinhal geralmente se apresentam com dores na coluna, que por vezes pode ser devido a fraturas patológicas da coluna. Se houver compressão da medula espinhal no interior da coluna, pode haver perda de força e da sensibilidade nos membros e perda de controle dos esfíncteres urinário e fecal.
As lesões tumorais que envolvem os nervos periféricos podem ocorrer praticamente em qualquer nervo do corpo. As características clínicas dependem de que nervo está acometido e de sua localização. De forma geral observa-se aumento de volume e dor no local, além da perda de força e da sensibilidade no trajeto inervado pelo nervo acometido.
O tratamento de cada tipo de tumor deve ser devidamente analisado. Existem lesões que requerem apenas biópsia seguida de tratamento complementar, outras necessitam cirurgia para sua ressecção, outras regridem espontaneamente e algumas devem ser apenas acompanhadas periodicamente.
Com o avanço das técnicas neurocirúrgicas, anestésicas e dos materiais médicos, as cirurgias para tumores do sistema nervoso se tornaram mais seguras e eficientes. Modernos avanços da cirurgia minimamente invasiva com o uso de microscópios, endoscópios, cirurgia guiada por imagem e um contínuo aprendizado em micro-neuroanatomia, têm feito dessas cirurgias uma rotina em nosso dia-a-dia neurocirúrgico.


Clínica Neurológica
Trav. Dom Romualdo de Seixas, 1698
Ed. Zion Business, sala 2303
CEP: 66055-200, Bairro Umarizal
Belém-Pará-Brasil
Veja como chegar
Fone: (91) 3038-1088 | WhatsApp: (91) 99316-3643
Email: caflobao@yahoo.com.br
Hospital Porto Dias
Trav. Mauriti, 3111, Andar térreo
CEP: 66093-020, Bairro Marco
Belém-Pará-Brasil
Veja como chegar
Fone: (91) 3184 9999 / (91) 3084 3000 | WhatsApp: (91) 99107-0382